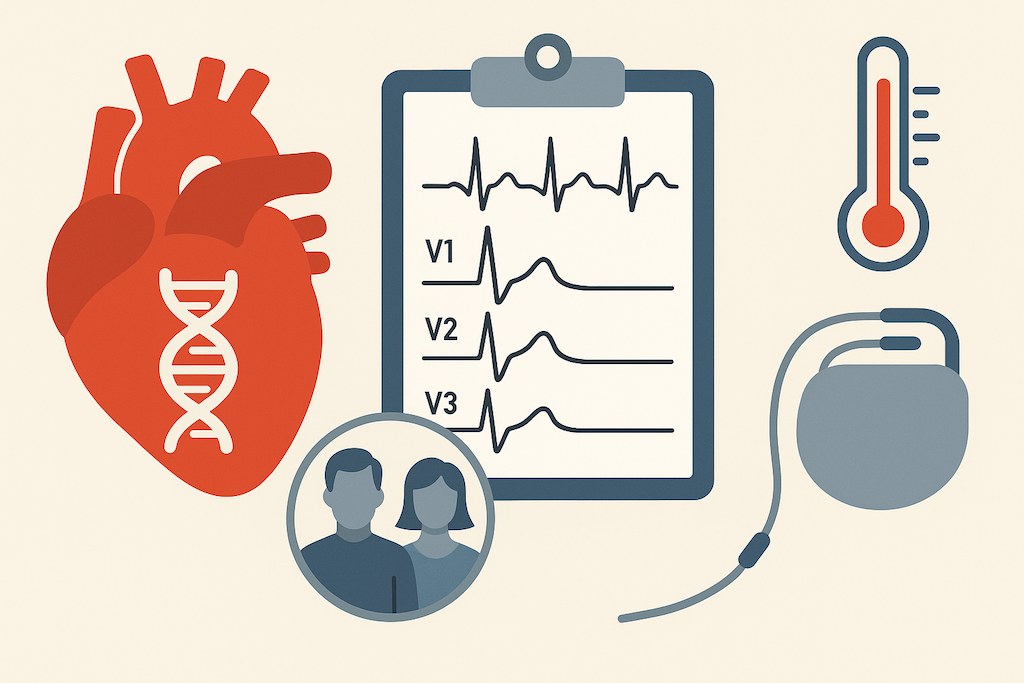
Sindromul Brugada este o afecțiune cardiacă genetică rară, dar îndeajuns de periculoasă încât să fie responsabilă pentru mii de cazuri de moarte subită la persoane aparent sănătoase. De‐a lungul ultimelor trei decenii, cercetătorii au descoperit că totul pornește de la o „defecțiune” a canalelor de sodiu din inimă, frecvent cauzată de mutații în gena SCN5A. Rezultatul este un tipar electrocardiografic ușor de recunoscut — supradenivelarea segmentului ST în derivațiile V₁–V₃ — care poate anunța aritmii ventriculare maligne.
În acest articol explicăm pe înțelesul tuturor cum se „citește” EKG-ul specific, ce factori (precum febra sau anumite medicamente) pot declanșa crizele, când devine necesar un defibrilator cardiac implantabil și ce schimbări de stil de viață ajută la prevenirea tragediilor, punând accent pe rolul testării genetice SCN5A în protejarea întregii familii.
Ce este sindromul Brugada?
Sindromul Brugada este o tulburare cardiacă genetică (canalopatie) asociată cu un risc crescut de aritmii ventriculare maligne (fibrilație ventriculară) și moarte subită cardiacă, în contextul unei inimi structurale normale. A fost descris pentru prima dată în 1992 de frații Brugada, după observarea la pacienți tineri resuscitați din stop cardiac a unui model electrocardiografic neobișnuit, fără boală cardiacă structurală.
Prevalența sindromului Brugada este estimată la aproximativ 3-5 persoane din 10.000, însă variază în funcție de populație și este de 8-10 ori mai frecvent la bărbați decât la femei. Această diferență de gen este atribuită nivelului mai ridicat de testosteron și particularităților canalelor ionice la bărbatul adult.
Sindromul Brugada tinde să se manifeste la vârsta adultă (în medie ~40 de ani) și este considerat responsabil pentru ~4% din cazurile de moarte subită cardiacă la nivel global.
Manifestările sindromului variază de la persoane asimptomatice până la episoade de sincopă sau stop cardiac. Mecanismul principal al decesului subit este apariția bruscă a unor aritmii ventriculare grave (ex. torsada vârfurilor, fibrilație ventriculară) care conduc la pierderea cunoștinței și, în absența intervenției (defibrilare), pot fi fatale.
Caracteristic, aceste evenimente apar predominant în repaus sau în somn (noaptea), nefiind de obicei declanșate de efort fizic. Acest fapt sugerează implicarea tonusului vagal crescut în repaus ca factor favorizant al aritmiilor. Un procent de până la 10% dintre pacienții cu sindrom Brugada pot prezenta și aritmii atriale (fibrilație atrială) în evoluție, însă riscul major provine din tulburările de ritm ventriculare.
Modelul EKG caracteristic în sindromul Brugada
Electrocardiograma (EKG) joacă un rol central în diagnostic. Sindromul Brugada se recunoaște printr-un tipar EKG caracteristic în derivațiile precordiale drepte: o supradenivelare a segmentului ST de cel puțin 2 mm, cu aspect covat (convex în sus) și urmată de o undă T negativă.
Acest aspect, însoțit adesea de un tipar de bloc de ramură dreaptă (RBBB) aparent, este denumit pattern de tip 1 Brugada și este ilustrat în figura de mai jos. Pattern-ul tip 1 este singurul considerat diagnostic pentru sindromul Brugada (atunci când este prezent spontan).
Există și pattern-uri EKG de tip 2 și 3, care prezintă supradenivelări ST mai atenuate sau diferite ca morfologie. Acestea nu sunt în sine diagnostice, dar pot ridica suspiciunea de sindrom Brugada. În unele cazuri, pattern-urile de tip 2/3 se pot transforma în tip 1 în anumite condiții – de exemplu, în context de febră sau sub acțiunea unor medicamente care blochează canalele de sodiu.
Din acest motiv, dacă se suspectează clinico-electrocardiografic sindromul Brugada, medicii pot recurge la un test provovator farmacologic (administrarea intravenoasă controlată de antiaritmice din clasa I precum ajmalina, flecainida sau procainamida) pentru a dezgoli pattern-ul EKG tip 1 ascuns. Un EKG de tip 1 apărut în urma testului cu blocante de canal de sodiu, în prezența contextului clinic adecvat, confirmă diagnosticul de sindrom Brugada.
Factori declanșatori ai aritmiilor în sindromul Brugada
Deși sindromul Brugada poate rămâne mult timp silențios (fără manifestări clinice), anumite condiții și substanțe pot precipita apariția aritmiilor maligne sau pot accentua pattern-ul EKG. Episoadele aritmice apar, așa cum s-a menționat, mai frecvent în repaus/nocturn, nefiind de regulă legate de exercițiul fizic intens.
În schimb, următorii factori declanșatori sunt bine documentați.
Febra
Creșterea temperaturii corporale exacerbează defectul canalelor de sodiu cardiace, ducând la accentuarea anomaliilor EKG și favorizarea aritmiilor. S-a demonstrat că anumite mutații din gena SCN5A (genele care codifică canalele de sodiu) prezintă o inactivare prematură accentuată la temperaturi înalte, ceea ce explică de ce un episod febril poate da de gol sindromul Brugada asimptomatic.
Febra este un trigger deosebit de important la copii, numeroase cazuri de fibrilație ventriculară sau sincopă fiind raportate în context febril la copiii cu acest sindrom. Prin urmare, un principiu esențial este ca orice episod febril la un pacient cu Brugada să fie tratat prompt cu medicamente antipiretice și măsuri de scădere a temperaturii. Evitarea hipertermiei (ex. saune foarte fierbinți, efort intens în mediu cald) este de asemenea recomandată.
Medicamentele
Numeroase substanțe medicamentoase pot precipita aritmii sau modifica EKG-ul la pacienții cu Brugada, în special cele care influențează curenții de sodiu, calciu sau potasiu ai inimii. Exemple notabile includ: blocantele canalelor de sodiu (de ex. flecainida, procainamida – acestea pot și diagnostica, dar administrate inadvertent pot declanșa aritmii), anumite anestezice locale (bupivacaină), unele beta-blocante, antidepresive triciclice, medicamente antipsihotice, litiul, etc..
În practica medicală, există liste dedicate de medicamente de evitat în sindromul Brugada (de exemplu, pe platforma BrugadaDrugs.org), iar pacienții sunt sfătuiți să informeze toți furnizorii de îngrijiri de sănătate despre diagnosticul lor înainte de inițierea oricărui tratament nou.
Alcoolul și alte substanțe recreaționale
Consumul excesiv de alcool poate crește riscul aritmic în Brugada și se recomandă evitarea consumului de alcool. De asemenea, cocaina este contraindicată, fiind un puternic blocant de canale de sodiu ce poate declanșa aritmii fatale la predispuși. Alte droguri stimulante (amfetamine, MDMA) sau canabisul pot avea efect pro-aritmic și ar trebui evitate.
Dezechilibre electrolitice
Tulburările precum hipokaliemia (potasiu scăzut) sau hipercalcemia pot modula curenții cardiaci și, similar, pot favoriza modificări EKG tip Brugada și aritmii. Se recomandă corectarea promptă a oricărui dezechilibru electrolitic la pacienții cunoscuți cu acest sindrom.
Alți factori
Un tonus vagal ridicat (bradicardie marcată) favorizează apariția aspectului EKG Brugada, motiv pentru care episoadele apar frecvent noaptea. S-a observat că mesele foarte copioase (în special seara) pot crește reflex tonusul vagal după digestie, așadar este indicată evitarea meselor bogate la ore târzii.
De asemenea, evitarea deshidratării și menținerea unui aport normal de electroliți (mai ales în context de efort fizic sau căldură) sunt măsuri de precauție utile.
În concluzie, toți pacienții diagnosticați cu Brugada trebuie educați asupra acestor factori precipitanți și să ia măsuri de precauție în viața de zi cu zi. Tratamentul prompt al febrei, evitarea strictă a medicamentelor contraindicate și a exceselor (alcool, droguri) pot reduce semnificativ riscul de evenimente aritmice majore.
Terapia – când este necesar defibrilatorul cardiac implantabil (ICD)?
Implantarea unui defibrilator cardiac automat (ICD) reprezintă în prezent principala modalitate de protecție împotriva morții subite la pacienții cu sindrom Brugada. Practic, un ICD monitorizează continuu ritmul cardiac și poate detecta și trata imediat (prin șoc electric intern) o fibrilație ventriculară sau tahicardie ventriculară periculoasă.
Indicațiile pentru ICD țin cont de prezența simptomelor și de stratificarea riscului pacientului:
Pacienții simptomatici
Ghidurile clinice recomandă ferm implantarea ICD la orice pacient cu Brugada care a supraviețuit unui stop cardiac resuscitat sau care a avut aritmii ventriculare susținute documentate (ex. tachicardie ventriculară sincopală).
De asemenea, pacienții cu sincopă neexplicată de cauză probabil aritmică (sincopă non-vasovagală) în prezența unui EKG tip 1 spontan ar beneficia de ICD, deoarece riscul de eveniment letal recurent este considerat ridicat. S-a estimat că pacienții cu sindrom Brugada cu sincopă și pattern spontan au o incidență a evenimentelor maligne de 6–19% în ~3 ani. Prin urmare, ICD-ul este terapia de primă linie la acest grup de pacienți cu risc înalt.
Pacienții asimptomatici
Managementul celor fără simptome dar cu pattern EKG Brugada rămâne dificil, deoarece riscul absolut de moarte subită la aceștia este mai scăzut (estimat la ~0,5–1% per an). Totuși, un subset de pacienți asimptomatici pot prezenta factori de risc care justifică protecția cu ICD.
Ghidurile actuale permit luarea în considerare a implantării unui defibrilator (recomandare clasa IIb) la pacienții asimptomatici cu EKG tip 1 spontan la care, în urma unui studiu electrofiziologic (EPS), se poate induce fibrilații ventriculare prin stimulare programată. Inducerea unei aritmii ventriculare în mediul controlat sugerează un substrat aritmogen semnificativ, deși valoarea predictivă a EPS rămâne controversată.
În practică, decizia de a implanta un ICD la un asimptomatic se ia individual, ținând cont de factori precum istoricul familial de moarte subită, inductibilitatea aritmiilor, și preferințele pacientului după consiliere asupra riscurilor/beneficiilor.
Important, nu se recomandă ICD profilactic doar pe baza unui pattern EKG indus medicamentos sau doar pe baza antecedentelor familiale, în absența altor criterii clinice la pacient.
Alte terapii și opțiuni emergente
Pentru pacienții la care ICD-ul este contraindicat sau refuzat (sau în așteptarea acestuia), există tratament farmacologic profilactic cu quinidină. Quinidina este un medicament antiaritmic care blochează curentul de potasiu Ito (responsabil de crestătura epicardică), putând preveni mecanismul aritmic din Brugada.
Studii in vitro și clinice au arătat că administrarea cronică de quinidină poate suprima inducerea fibrilației ventriculare și reduce incidența șocurilor ICD, inclusiv rezolvând tempestele electrice la unii pacienți. Totuși, utilizarea sa este limitată de efecte adverse (de ex. diaree, toxicitate) și disponibilitate redusă regional.
În caz de tempestă electrică (episoade repetate de aritmii într-un interval scurt), se poate folosi și perfuzie intravenoasă de izoproterenol (un beta-agonist) pentru a crește frecvența cardiacă și a suprima fenomenul Brugada pe termen scurt.
Un alt avans terapeutic recent îl constituie ablația prin cateter a substratului aritmogen. Studiile au identificat zone de țesut anormal (potențiale tardive/fractionate) în epicardul ventriculului drept (în regiunea tractului de ejecție RV) ca fiind focarul care generează atât aspectul EKG anormal, cât și aritmiile.
Printr-o procedură minim invazivă, similară cu ablația pentru alte tahicardii, medicii pot cauteriza (abla) aceste zone anormale. Rezultate inițiale sunt promițătoare: ablația epicardică țintită a eliminat complet aritmiile și chiar a normalizat EKG-ul la o proporție importantă de pacienți cu sindrom Brugada sever. Această terapie este recomandată în centre specializate mai ales pentru pacienții cu șocuri ICD recurente sau tempeste electrice incontrolabile medicamentos.
Managementul sindromului Brugada necesită decizii individualizate, echilibrând riscul de moarte subită cu riscurile intervențiilor (complicațiile ICD-ului, efectele secundare ale medicamentelor etc.). Un ICD poate salva vieți, dar nu este lipsit de inconveniente (de exemplu, șocuri inadecvate sau complicații ale dispozitivului).
De aceea, stratificarea corectă a riscului – pe baza istoricului pacientului, a EKG-ului și a testelor provocatoare – este esențială pentru a identifica cine are cea mai mare nevoie de această terapie.
Recomandări de stil de viață pentru pacienții cu Brugada
Pe lângă tratamentele medicale, măsurile de stil de viață și educația pacienților joacă un rol esențial în managementul sindromului Brugada. Scopul acestor măsuri este reducerea expunerii la factorii declanșatori discutați mai sus și pregătirea pacientului pentru situații de urgență. Iată câteva recomandări practice:
Monitorizarea atentă a febrei
Pacientul și familia trebuie instruiți ca orice febră să fie luată în serios și tratată imediat. Se vor administra antipiretice (paracetamol, ibuprofen) la primul semn de febră și se vor aplica metode fizice (comprese reci) pentru a menține temperatura sub 38ºC. De asemenea, în timpul episoadelor febrile, pacientul ar trebui să se odihnească și să evite efortul, dat fiind riscul aritmic crescut în aceste momente.
Evitarea strictă a medicamentelor contraindicate
Este imperativ ca pacienții cu Brugada să evite anumite medicamente obișnuite care le pot face rău. De exemplu, mulțe decongestionante nazale, anestezice locale (stomatologice), sau medicamente psihotrope pot avea efect aritmogen.
Pacientul ar trebui să poarte o listă de medicamente de evitat (există resurse online dedicate) și să informeze fiecare medic despre diagnosticul său înainte de primirea oricărei rețete. Farmaciștii pot fi și ei alertați asupra condiției, pentru a verifica interacțiunile. Această vigilență reduce șansa de expunere accidentală la un factor de risc medicamentos.
Consumul responsabil de alcool și evitarea drogurilor recreaționale
De asemenea, se recomandă abținerea completă de la consumul de cocaină, amfetamine sau alte droguri stimulante, deoarece acestea pot precipita direct fibrilații ventriculare la pacienții susceptibili. Alcoolul trebuie consumat cu moderație maximă; episoadele de intoxicație alcoolică pot declanșa aritmii nocturne, așa încât mulți cardiologi sfătuiesc pacienții Brugada să limiteze sever alcoolul sau chiar să îl evite.
Stil de viață echilibrat, cu evitarea epuizării și a deshidratării
Deși activitatea fizică moderată nu este contraindicată (sportul recreațional poate fi practicat în general, dacă pacientul nu are ICD sau după avizul medicului), deshidratarea și supraîncălzirea trebuiesc evitate. În timpul exercițiilor, pacienții ar trebui să se hidrateze adecvat și să evite antrenamentele în condiții de căldură extremă.
Pentru cei cu mutație Brugada dar fără manifestări (genotip pozitiv, fenotip negativ), ghidurile sugerează că sportul competițional este posibil cu măsuri de precauție (hidratare, evitarea hipertermiei, disponibilitatea unui defibrilator extern automat în apropiere).
Informarea familiei și a apropiaților
Deoarece evenimentele amenințătoare de viață pot surveni brusc, este util ca și membrii familiei, prietenii sau colegii apropiați să știe despre condiția pacientului. Ei trebuie instruiți cum să recunoască un episod de stop cardiac și să cheme imediat ajutor de urgență.
Unii pacienți aleg să poarte brățări sau carduri de identificare medicală, indicând diagnosticul de sindrom Brugada și eventual lista de medicamente de evitat, pentru a alerta personalul medical în caz de inconștiență.
Control și monitorizare medicală periodică
Persoanele cu Brugada ar trebui supravegheate regulat de un cardiolog/aritmolog. Se vor face evaluări EKG periodice, mai ales dacă nu s-a implantat un ICD, pentru a detecta eventuale modificări sau apariția aritmiilor atriale. De asemenea, se va verifica dispozitivul (dacă există ICD) la intervalele recomandate. Educația periodică și consilierea genetică (discutată mai jos) fac și ele parte din îngrijirea pe termen lung.
Respectând aceste recomandări de precauție, mulți pacienți cu sindrom Brugada pot duce o viață relativ normală. Stilul de viață prudent, combinat cu monitorizarea medicală, reduce riscul de evenimente și oferă siguranță atât pacientului, cât și familiei acestuia.
Mutațiile genei SCN5A și importanța testării genetice
Identificarea cauzei genetice a sindromului Brugada a reprezentat un pas major în înțelegerea bolii. Gena SCN5A, situată pe cromozomul 3, codifică subunitatea alfa a canalelor de sodiu cardiace (Nav1.5) – proteine esențiale pentru curentul electric care inițiază contracția cardiacă.
În 1998, mutațiile din SCN5A au fost primele asociate cu sindromul Brugada. Aceste mutații sunt de tip pierdere de funcție, reducând curentul de sodiu disponibil în celulele inimii și generând pattern-ul EKG tipic (supradenivelarea ST) care predispune la aritmii ventriculare maligne.
Frecvența și moștenirea mutației
Transmiterea genetică a sindromului Brugada este de regulă autosomal dominantă, astfel că o persoană purtătoare are ~50 % șanse să transmită mutația fiecărui copil. Penetranța este incompletă – nu toți purtătorii dezvoltă manifestări clinice. Expresivitatea variază chiar în cadrul aceleiași familii, sugerând că sexul masculin, febra sau alți factori genetici pot influența apariția fenotipului.
Cât de des găsim mutații SCN5A?
Mutații în SCN5A se identifică la aproximativ 20–30 % dintre pacienții cu sindrom Brugada. Testarea genetică standard (panel de gene pentru canalopatii) descoperă, așadar, o variantă patogenă la aproape o treime dintre cazuri – de obicei în SCN5A, mai rar în alte gene. Absența unei mutații detectabile nu exclude diagnosticul, fiind posibile mutații încă necunoscute sau mecanisme non-genetice.
Rolul testării genetice în practică
Testarea genetică se recomandă (clasa IIa) la pacienții cu suspiciune puternică de Brugada (EKG tip 1 și context clinic). Dacă se găsește o mutație patogenă la cazul index, se testează în cascadă rudele acestuia pentru acea mutație. Astfel se identifică purtătorii asimptomatici, care pot fi monitorizați preventiv.
Informații prognostice oferite de analiza genetică
Unele studii sugerează că mutațiile trunchiante (proteine SCN5A scurtate, nefuncționale) se asociază cu risc aritmic mai mare și tulburări de conducere (PR prelungit, bloc de ramură). De asemenea, combinația mutație SCN5A + istoric familial de moarte subită crește riscul, influențând decizia de implantare a unui ICD.
Limitele și provocările testării genetice
Rezultatele testelor nu schimbă tratamentul standard și nu pot prezice cu precizie momentul unei aritmii maligne. Multe variante rămân de semnificație incertă, iar consilierea genetică este esențială pentru interpretarea corectă și pentru explicarea implicațiilor familiale.
Testarea genei SCN5A completează diagnosticul clinic al sindromului Brugada și permite depistarea rudelor cu risc. Chiar dacă nu toate cazurile au mutații identificate, cunoașterea statutului genetic ajută la personalizarea monitorizării și a sfaturilor pentru pacient și familie.
Concluzii
Sindromul Brugada este o boală cardiacă rară, dar potențial letală, care necesită o abordare specializată. Recunoașterea pattern-ului EKG tipic este esențială pentru diagnostic, iar odată stabilit diagnosticul, stratificarea riscului de moarte subită ghidează terapia.
La pacienții cu risc înalt, ICD-ul oferă protecție eficientă împotriva aritmiilor fatale, în timp ce toți pacienții beneficiază de măsuri de precauție precum evitarea factorilor declanșatori (febră, medicamente contraindicate, alcool etc.) și adoptarea unui stil de viață prudent.
Componenta genetică (mutațiile SCN5A) explică parțial baza bolii – testarea genetică are importanță în confirmarea etiologiei și, mai ales, în screening-ul familial, contribuind la prevenție în rândul rudelor.
Deși nu există un tratament curativ pentru sindromul Brugada, cunoașterea diagnosticului și managementul adecvat (atât medical, cât și al stilului de viață) permit majorității pacienților să trăiască în siguranță, cu riscul de moarte subită minimizat.
Continuarea cercetărilor, inclusiv dezvoltarea de noi medicamente sau terapii genetice, oferă speranța că viitorul va aduce opțiuni suplimentare de tratament și poate chiar vindecare pentru această afecțiune.
Referințe
-
Brugada J, Campuzano O, Arbelo E, et al. Present Status of Brugada Syndrome. J Am Coll Cardiol. 2018;72(9):1046-1059.
-
Priori SG, Blomström-Lundqvist C, Mazzanti A, et al. 2015 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death. Eur Heart J. 2015;36(41):2793-2867.
-
El Sayed M, Goyal A, Callahan AL. Brugada Syndrome. In: StatPearls [Internet]. StatPearls Publishing; 2023 Aug.
-
Antzelevitch C, Yan GX, Ackerman MJ, et al. J-Wave syndromes expert consensus conference report: Emerging concepts and gaps in knowledge. Heart Rhythm. 2016;13(10):e295-e324.
-
Brugada Syndrome – Merck Manual, Professional Edition.
-
Dizon JM, Nazif TM. Brugada Syndrome – Guidelines Summary. Medscape (EMedicine), updated Oct 2022.