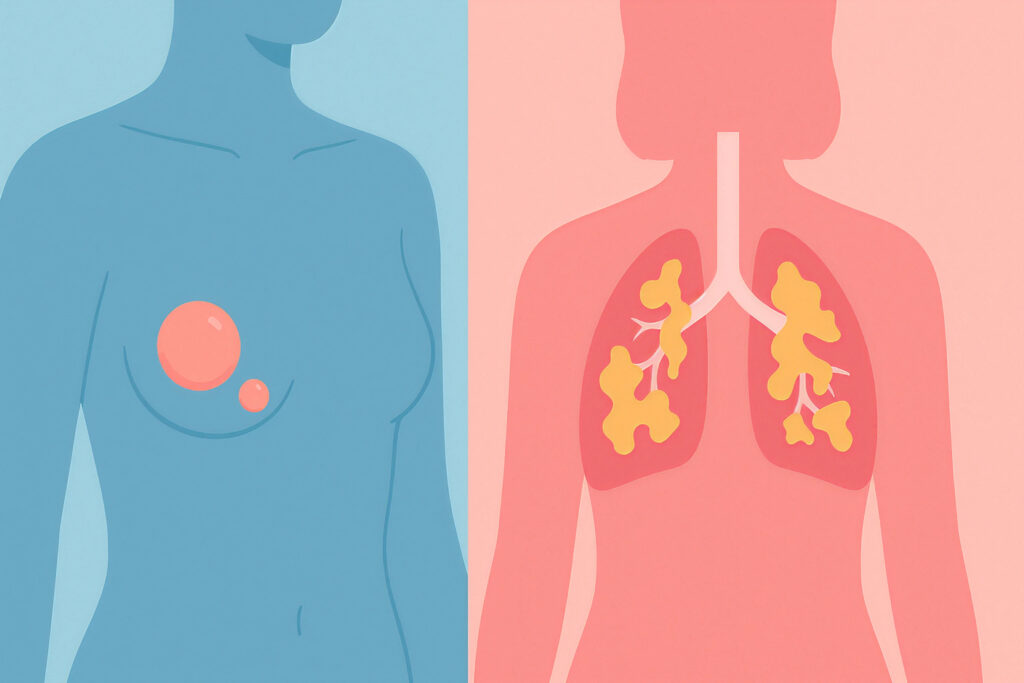
Deși denumirile pot suna asemănător, boala fibrochistică a sânilor (numită și modificări fibrochistice mamare) și fibroza chistică (cunoscută și ca mucoviscidoză) sunt două afecțiuni complet diferite. Ele afectează regiuni diferite ale corpului, au cauze distincte și implicații foarte diferite asupra sănătății. Boala fibrochistică a sânilor este o condiție benignă și frecvent întâlnită la femei, care provoacă modificări la nivelul țesutului mamar, pe când fibroza chistică este o boală genetică rară, severă, ce afectează în principal plămânii și sistemul digestiv. În continuare, vom explica pe înțelesul tuturor diferențele de cauze și manifestări ale acestor afecțiuni, vom clarifica rolul testelor genetice în fiecare caz și vom descrie opțiunile de monitorizare și tratament pentru ambele. Scopul este de a elimina orice confuzie între aceste condiții cu nume asemănătoare, dar de natură foarte diferită.
Ce este boala fibrochistică a sânilor?
Boala fibrochistică a sânilor reprezintă prezența unor zone cu țesut fibros (cicatricial) și chisturi benigne (săculeți cu lichid) în glanda mamară. Aceste modificări fac ca sânii să se simtă denși, cu noduli sau “grunjuroși” la atingere. Important de subliniat, medicii nu mai consideră această condiție o “boală” propriu-zisă, deoarece este foarte comună și, în esență, o variație normală a țesutului mamar la multe femei. Se estimează că până la 50% dintre femeile cu vârste între 20 și 50 de ani pot prezenta astfel de schimbări fibrochistice la nivelul sânilor.
Aceste modificări benigne apar cel mai frecvent la femeile în preajma vârstei de reproducere și până la menopauză. Dezechilibrele hormonale par să joace un rol principal: fluctuațiile nivelurilor de estrogen și alți hormoni de-a lungul ciclului menstrual influențează țesutul mamar. În săptămâna dinaintea menstruației, sânii pot deveni mai tumefiați, tensionați și sensibili, deoarece țesutul reține lichid și formează chisturi mici, care apoi se pot resorbi parțial după începerea menstruației. Cu alte cuvinte, manifestările tind să varieze în funcție de fazele ciclului menstrual.
Simptomele și manifestările fibrochistice
Multe femei cu sâni fibrochistici nu au simptome deranjante, însă altele pot prezenta unele dintre următoarele manifestări caracteristice:
-
Noduli sau zone de îngroșare la nivelul sânilor – de obicei mobili la palpare (se pot mișca sub degete) și cu o consistență asemănătoare unui șir de mărgele sau unei frânghii sub piele. Nodulii fibrochistici pot varia ca mărime (de la cât un bob de stafidă până la un bob de strugure) și pot crește înainte de menstruație, revenind apoi la dimensiuni mai mici.
-
Durere sau sensibilitate la nivelul sânilor – adesea mai pronunțată în partea superioară și externă a sânilor. Disconfortul mamar tinde să se agraveze înainte de menstruație și să se amelioreze după debutul acesteia.
-
Sâni umflați sau senzație de plenitudine – din cauza retenției de lichide în țesut, unele femei simt sânii mai plini sau tensionați în perioada premenstruală.
-
Secreție mamelonară benignă – uneori poate apărea o secreție de culoare verzui sau maronie închisă, neînsângerată, care se scurge spontan (fără a stoarce mamelonul). Aceasta este cauzată de mici chisturi care elimină lichid și nu este un semn de cancer.
Este important de reținut că aceste modificări apar frecvent la ambii sâni în același timp (bilateral) și nu determină simptome sistemice (nu afectează alte organe în afara sânilor). De regulă, boala fibrochistică a sânilor nu apare după menopauză, deoarece scade influența hormonală; excepție pot face femeile aflate în terapie de substituție hormonală, la care pot persista unele modificări fibrochistice.
Cauze și factori de risc
Cauza exactă a schimbărilor fibrochistice de la nivelul sânilor nu este pe deplin înțeleasă, însă factorii hormonali sunt puternic implicați, în special estrogenul și progesteronul care variază în timpul ciclului menstrual. Aceste fluctuații hormonale pot determina proliferarea (creșterea) țesutului mamar, retenția de lichid și dezvoltarea de mici chisturi pline cu lichid. La examinarea microscopică a țesutului mamar fibrochistic se observă adesea: chisturi cu lichid, zone de fibroză (țesut cicatricial întărit) și hiperplazie (supradezvoltare) a celulelor din ductele mamare.
Există și factori de risc discutați de specialiști care ar putea predispune la sâni fibrochistici, deși legăturile nu sunt pe deplin confirmate. Un istoric familial de afecțiuni benigne ale sânilor (alte femei cu sâni fibrochistici în familie) poate însemna o predispoziție ușor mai mare. De asemenea, unele studii sugerează că anumite obiceiuri de viață, cum ar fi consumul de alcool la vârste tinere (adolescență și 20+ ani) sau consumul de cafeină, pot crește riscul penru unele femei. Totuși, acești factori nu cauzează direct boala, ci pot doar contribui la severitatea simptomelor. Important: boala fibrochistică a sânilor nu este o boală „ereditară” clasică transmisă de o genă unică, așa cum este fibroza chistică. În consecință, nu există un test genetic specific pentru diagnosticarea acestei condiții, deoarece nu a fost identificată o mutație genetică singulară responsabilă de apariția ei.
Este periculoasă boala fibrochistică a sânilor?
Modificările fibrochistice sunt benigne (necanceroase) și, în sine, nu cresc riscul de cancer de sân. Practic, a avea sâni fibrochistici nu înseamnă că vei face cancer – este mai degrabă o variație anatomică comună. Cu toate acestea, prezența țesutului mamar nodular poate îngreuna uneori autopalparea sau interpretarea mamografiilor, motiv pentru care este esențial ca femeile cu sâni denși/fibrochistici să își monitorizeze cu atenție sănătatea sânilor. Orice nodul nou, diferit de modelul de „nodularitate” cu care e obișnuită pacienta, sau orice schimbare suspectă (o zonă întărită care persistă și după menstruație, durere localizată neobișnuită, modificări ale pielii sau mamelonului, secreție cu sânge etc.) ar trebui evaluată de un medic. Pe scurt, deși condiția fibrochistică nu este periculoasă în sine, vigilența rămâne importantă pentru a nu confunda eventualele probleme mai grave care ar putea apărea independent de aceasta.
Ce este fibroza chistică?
Fibroza chistică (mucoviscidoza) este o boală genetică ereditară rară, care afectează în principal plămânii și sistemul digestiv, dar poate implica și alte organe. Spre deosebire de boala fibrochistică a sânilor, care este localizată și benignă, fibroza chistică este sistemică și gravă. Numele de “fibroză chistică” provine de la modificările produse în pancreas: boala determină formarea de chisturi (săculeți anormali) și fibroză (cicatrizare) în pancreas, organul care produce enzime digestive. Totodată, afectează grav plămânii, deoarece organismul produce mucus anormal de gros și lipicios ce se acumulează în căile respiratorii, blocându-le. Acest mucus gros blochează și canalele pancreasului și ale altor organe, ceea ce duce la probleme de digestie, nutriție și respirație. Boala poate atinge de asemenea ficatul, sinusurile, intestinele și organele de reproducere.
Cauze genetice și moștenire
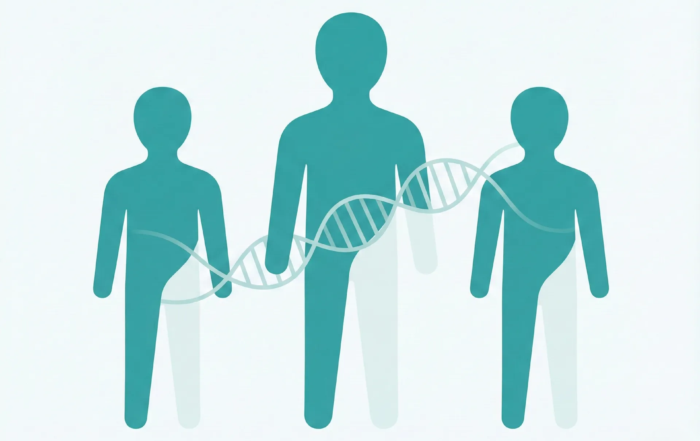
Fibroza chistică este cauzată de mutații (alterări) într-o anumită genă numită CFTR (Cystic Fibrosis Transmembrane Conductance Regulator). Această genă este responsabilă de producerea unei proteine ce controlează transportul de sare (clorură) și apă în și din celule. În mod normal, proteina CFTR ajută la menținerea mucusului fluid și subțire. Când gena este defectă, proteina nu funcționează corect, astfel că mucusul devine foarte vâscos și lipicios în diverse organe.
Fiind o boală genetică autosomal recesivă, pentru ca un copil să aibă fibroză chistică, trebuie să moștenească mutațiile genei CFTR de la ambii părinți. Părinții care poartă o singură mutație sunt sănătoși (numiți purtători), însă pot transmite mutația mai departe. Dacă ambii părinți sunt purtători ai genei CFTR alterate, există un risc de 25% ca fiecare copil al cuplului să aibă fibroza chistică. (În 50% din cazuri copilul va fi purtător sănătos ca părinții, iar în 25% din cazuri nu va moșteni nicio mutație). Din această cauză, fibroza chistică apare adesea în familii unde ambii părinți au fost purtători fără să știe. Boala este rară la nivelul populației generale – de exemplu, în Europa apare la aproximativ 1 din 2500-3000 de nou-născuți de rasă caucaziană, fiind mai puțin frecventă la alte grupuri etnice.
Simptomele și manifestările fibrozei chistice
Fibroza chistică se poate manifesta încă din primele luni de viață (majoritatea cazurilor sunt diagnosticate în copilăria mică prin testele de screening neonatal). Simptomele tipice sunt legate de acumularea mucusului gros în organe:
-
Afectarea plămânilor: Copiii și adulții cu fibroză chistică suferă de tuse cronică (o tuse persistentă, adesea cu expectorație de mucus gros), respirație șuierătoare (wheezing) și dificultăți de respirație la efort. Infecțiile respiratorii repetate sunt un semn sugestiv – pacienții fac frecvent infecții pulmonare recurente, cum ar fi pneumonii și bronșite, deoarece mucusul stagnant în bronhii favorizează dezvoltarea bacteriilor. De asemenea, pot apărea infecții ale sinusurilor (sinuzite cronice) și polipi nazali din cauza inflamației persistente.
-
Afectarea pancreasului și digestiei: Mucusul dens blochează conductele pancreasului, împiedicând eliberarea enzimelor digestive în intestin. Ca urmare, pacienții au tulburări de digestie, cu scaune dese, voluminoase, grase (steatoree), care miros puternic și sunt dificil de eliminat. Sugarii și copiii pot avea creștere lentă în greutate și probleme de dezvoltare, în ciuda unui apetit normal sau crescut, din cauza malabsorbției nutrienților. De asemenea, pot apărea episoade de dureri abdominale, balonare și constipație severă, uneori chiar o ocluzie intestinală la nou-născuți (ileus meconial).
-
Alte manifestări: Persoanele cu fibroză chistică transpiră foarte sărat – deseori părinții observă un gust sărat pe pielea copilului când îl sărută pe frunte, deoarece clorura de sodiu se pierde în exces prin transpirație (testul sudorii valorifică acest fenomen pentru diagnostic). Transpirația sărată poate lăsa mici cristale de sare pe piele. De asemenea, pacienții pot prezenta degete hipocratice (umflarea falangelor distale și curbarea unghiilor, din cauza problemelor pulmonare cronice). La adolescenți și adulți, poate surveni pierderea în greutate involuntară și epuizare cronică. În sfera reproductivă, aproape toți bărbații cu fibroză chistică sunt infertili (din cauza absenței congenitale a ductului deferent), iar femeile pot avea dificultăți de fertilitate datorită mucusului cervical vâscos și a ciclurilor menstruale neregulate.
Fibroza chistică este o boală cronică și progresivă – asta înseamnă că simptomele și leziunile se agravează în timp. Fiecare pacient poate fi afectat puțin diferit: unii au o formă mai ușoară (așa-numita fibroză chistică atipică, cu simptome mai moderate, eventual diagnosticate abia la adolescență sau la vârsta adultă), în timp ce alții au forme severe, cu probleme încă din primul an de viață. Însă, indiferent de severitate, fără management adecvat boala poate duce la complicații grave precum insuficiența respiratorie sau malnutriția severă.
Impactul asupra vieții
Fibroza chistică are un impact major asupra calității vieții și necesită îngrijiri constante. În absența tratamentului, boala poate scurta semnificativ durata vieții. Vestea bună este că progresele medicale recente au îmbunătățit considerabil prognosticul. Astăzi, mulți pacienți cu fibroză chistică trăiesc până la vârsta adultă și chiar dincolo de mijlocul vieții, având o calitate a vieții mult mai bună decât în trecut. Deși fibroza chistică rămâne incurabilă, copiii diagnosticați în prezent au șanse mari să beneficieze de tratamente noi și să atingă o longevitate mult mai mare decât generațiile anterioare de pacienți.
Testarea genetică: când este necesară?
Având în vedere cauzele foarte diferite ale celor două afecțiuni, relevanța testelor genetice diferă mult între boala fibrochistică a sânilor și fibroza chistică.
Boala fibrochistică a sânilor
În această condiție, testarea genetică nu este în general indicată sau utilă. această afecțiune nu este cauzată de o mutație genetică specifică moștenită într-un mod previzibil, ci mai degrabă de influențe hormonale și posibili factori multipli (inclusiv predispoziție familială și factori de mediu). Prin urmare, nu există un „test ADN” care să confirme sau infirme boala fibrochistică a sânilor. Diagnosticul se bazează pe examinarea clinică (palparea sânilor) și, dacă este necesar, pe investigații imagistice (ecografie mamară, mamografie) pentru a diferenția nodulii benigni de eventuale leziuni suspecte. Cu alte cuvinte, fibrochistia fiind o variație anatomică comună, nu are un marker genetic unic de detectat.
Fibroza chistică
În schimb, testarea genetică are un rol central în această boală. Fiind o afecțiune monogenică (cauzată de gena CFTR mutată), fibroza chistică poate fi confirmată prin test genetic – identificarea mutațiilor specifice ale genei CFTR din ADN-ul pacientului. De fapt, în multe țări, screening-ul neonatal include teste care caută mutațiile comune de fibroză chistică la nou-născuți, astfel încât tratamentul să poată începe cât mai devreme. La copiii mai mari sau adulții care nu au fost testați la naștere, dar prezintă simptome suspecte (infecții pulmonare frecvente, pancreatite recurente, polipi nazali, infertilitate masculină etc.), se recomandă testarea genetică pentru diagnostic.
De asemenea, testarea genetică este importantă și pentru familia pacientului: rudele apropiate pot opta pentru testarea statutului de purtător al genei CFTR. De exemplu, dacă aveți în familie un copil cu fibroză chistică este indicat să vă testați genetic înainte de a avea copii. Consilierea genetică poate oferi informații despre riscurile pentru urmași și opțiunile reproductive (inclusiv diagnosticul genetic pre-implantațional sau prenatal). În concluzie, în fibroza chistică testarea genetică este esențială atât pentru diagnostic precoce, cât și pentru identificarea purtătorilor în familie, spre deosebire de boala fibrochistică a sânilor unde astfel de teste nu sunt necesare.
Monitorizarea și tratamentul în boala fibrochistică a sânilor
Deoarece modificările fibrochistice mamare sunt benigne și legate în principal de hormonii menstruali, managementul acestei condiții se concentrează pe monitorizare periodică și ameliorarea simptomelor atunci când este nevoie. Iată aspectele cheie ale îngrijirii în acest caz.
Autoexaminarea și controalele de rutină
Femeilor cu sâni fibrochistici li se recomandă să își cunoască foarte bine structura normală a sânilor prin autoexaminare lunară (ideal, la o săptămână după menstruație, când sânii sunt mai puțin tensionați). Astfel, veți recunoaște aspectul “nodular” obișnuit al sânilor dumneavoastră și veți putea depista rapid orice nodul diferit sau schimbare nouă. Orice dubiu ar trebui discutat la un consult medical. Medicul va efectua la rândul lui un examen clinic al sânilor și, dacă consideră necesar, va recomanda investigații imagistice. Mamografiile și ecografiile mamare sunt instrumente utile: o mamografie poate vizualiza mase sau microcalcificări suspecte, iar ecografia ajută la distingerea chisturilor cu lichid de masele solide. În majoritatea cazurilor de fibrochistie mamară fără complicații, examenele de rutină și urmărirea recomandărilor de screening pentru cancerul de sân (în funcție de vârstă și factori de risc) sunt suficiente.
Tratament al simptomelor (conservator)
Dacă simptomele sunt ușoare, simple măsuri la domiciliu și modificări ale stilului de viață pot aduce alinare. De exemplu, purtarea unui sutien potrivit, bine susținător poate reduce disconfortul cauzat de sânii sensibili sau umflați. Aplicarea de comprese calde sau reci pe sâni, în funcție de ce vă calmează mai bine, poate atenua durerea ciclică. Unele femei constată o ameliorare a sensibilității dacă reduc consumul de cofeină, alcool sau sare în perioada premenstruală, deși dovezile științifice nu sunt definitive; aceste modificări dietetice pot fi totuși încercate, deoarece riscurile sunt minime. De asemenea, analgezicele uzuale precum ibuprofen sau acetaminofen pot fi utilizate pentru a calma durerile mamare dacă devin supărătoare.
Intervenții medicale
În situațiile în care simptomele fibrochistice sunt intense sau persistente și afectează calitatea vieții, este indicat să discutați cu medicul despre opțiuni suplimentare. Uneori, medicul poate prescrie terapie hormonală (cum ar fi contraceptive orale) pentru a stabiliza fluctuațiile hormonale responsabile de simptome – unele paciente au raportat reducerea durerilor mamare cu ajutorul contraceptivelor care împiedică variațiile mari de estrogen și progesteron în ciclu. În caz de chist mamar mare și dureros, se poate realiza o aspirație (puncție) a chistului cu acul, evacuând lichidul, ceea ce aduce de regulă o ușurare rapidă. Foarte rar, dacă o zonă fibrochistică produce simptome severe repetate sau nu poate fi diferențiată de o leziune suspectă, se poate recurge la chirurgie (excizia chirurgicală a chistului sau a zonei problematice). Totuși, astfel de cazuri sunt excepționale. Majoritatea femeilor cu sâni fibrochistici nu vor necesita intervenții invazive, ci doar măsuri conservative și de supraveghere. Este încurajator de știut că, la multe paciente, simptomele fibrochistice se atenuează după o anumită vârstă sau după menopauză, odată cu scăderea influenței hormonale.
Monitorizarea și tratamentul în fibroza chistică
În cazul fibrozei chistice, fiind o boală cronică gravă, îngrijirea medicală trebuie să fie complexă, proactivă și pe tot parcursul vieții. Gestionarea cu succes a fibrozei chistice presupune atât monitorizarea atentă a stării de sănătate, cât și tratament medical continuu pentru a preveni complicațiile. Iată principalele componente ale monitorizării și tratamentului în fibroza chistică.
Îngrijire într-un centru specializat și monitorizare regulată
Pacienții cu fibroză chistică ar trebui să fie supravegheați de o echipă multidisciplinară de specialiști (medici pneumologi, gastroenterologi, dieteticieni, fizioterapeuți respiratori, asistenți etc.) de obicei reuniți într-un centru de fibroză chistică. Prin vizite regulate (adesea trimestriale sau mai frecvente la copii mici), echipa medicală va evalua funcția pulmonară (de exemplu cu teste de spirometrie), starea nutrițională (greutate, înălțime, absorbție de nutrienți), și va efectua teste de laborator și culturi din spută pentru a detecta precoce infecțiile respiratorii. Monitorizarea atentă și intervenția timpurie și agresivă în caz de probleme sunt esențiale pentru a încetini progresia bolii în timp. De fapt, s-a demonstrat că urmărirea regulată într-un mediu specializat și tratamentul prompt al oricărei complicații pot prelungi semnificativ durata vieții pacienților cu fibroză chistică.
Terapia de clearance al căilor respiratorii (kinetoterapie respiratorie)
Un pilon central al tratamentului îl reprezintă metodele de eliminare a mucusului din plămâni. Aceste tehnici de fizioterapie respiratorie (numite și metode de clearance bronșic) ajută la desfundarea căilor aeriene și la prevenirea infecțiilor și inflamației în plămâni. Tehnicile includ: drenaj postural (poziții speciale ale corpului pentru a facilita drenajul mucusului), percuție toracică și vibrații (baterea ușoară pe torace sau folosirea unui dispozitiv care vibrează, cum este vesta pneumatică – vest therapy), exerciții de respirație controlată și tuse eficace. Aceste proceduri se fac zilnic, de obicei de mai multe ori pe zi, și pot fi realizate cu ajutorul unui fizioterapeut sau de către pacient/ familie după instruire. Scopul este să împiedice acumularea secrețiilor groase în plămâni și să mențină bronhiile cât mai libere.
Medicația specifică fibrozei chistice
Progresele medicale au condus la dezvoltarea unor medicamente inovatoare pentru fibroză chistică, precum și la folosirea multor terapii de susținere. Nu există încă un leac care să vindece boala, dar tratamentele disponibile pot ameliora simptomele, preveni complicațiile și prelungi viața. Obiectivele tratamentului medicamentos sunt: menținerea căilor respiratorii deschise, combaterea infecțiilor, reducerea inflamației și asigurarea nutriției adecvate. Printre principalele categorii de medicamente utilizate se numără:
Modulatoare CFTR
Acestea sunt medicamente moderne care acționează direct asupra proteinei defecte CFTR, corectând parțial funcția acesteia. Practic, ele țintesc cauza de bază a bolii la nivel celular. Există mai multe tipuri, iar administrarea depinde de tipul de mutație genetică pe care o are pacientul. Modulatoarele CFTR (cum ar fi ivacaftor, lumacaftor, tezacaftor, elexacaftor, combinate în diverse formule) pot îmbunătăți funcția pulmonară și starea generală a pacienților eligibili. Introducerea lor la vârste fragede, în combinație cu screening-ul neonatal, oferă speranța de a încetini deteriorarea pe termen lung a organelor afectate.
Medicamente inhalatorii bronhodilatatoare
Acestea ajută la lărgirea bronhiilor și la relaxarea mușchilor din jurul căilor respiratorii, făcând respirația mai ușoară. Se administrează adesea prin inhalatoare sau nebulizatoare, ajutând și la fluidificarea mucusului și la facilitarea tusei productive.
Mucolitice și soluții saline hipertonice
Medicamente precum dornaza alfa (un mucolitic enzimatic) sau serul salin hipertonic inhalat ajută la subțierea mucusului gros, facilitând expectorația. Aceste terapii îmbunătățesc funcția pulmonară prin reducerea vâscozității secrețiilor.
Antibiotice
Deoarece infecțiile bacteriene la nivelul plămânilor sunt frecvente și pot fi dificil de eradicat, pacienții cu fibroză chistică necesită cure frecvente și uneori prelungite de antibiotice. Se folosesc antibiotice administrate oral, intravenos sau prin inhalații (nebulizări) pentru a trata infecțiile acute (cum ar fi Pseudomonas aeruginosa, o bacterie des întâlnită la acești pacienți) și uneori în doze mici continuu, profilactic, pentru a preveni reapariția infecției. Gestionarea infecțiilor pulmonare este o parte crucială a terapiei, deoarece fiecare infecție poate deteriora suplimentar țesutul pulmonar.
Medicație antiinflamatoare
Pentru a reduce inflamația cronică a căilor respiratorii, se pot utiliza antiinflamatoare (de exemplu, corticosteroizi inhalatori sau ibuprofen în doză mare, conform indicațiilor specialistului). Scopul este de a diminua edemul și leziunile inflamației asupra plămânilor.
Enzime pancreatice și suport nutrițional
Aproape toți pacienții cu fibroză chistică au insuficiență pancreatică, adică pancreasul lor nu secretă suficiente enzime pentru digestie. Din acest motiv, la fiecare masă trebuie să ia capsule cu enzime pancreatice (extracte pancreatice) care să ajute la digestia grăsimilor și proteinelor. Totodată, este necesară o dieta hipercalorică, bogată în nutrienți, adesea suplimentată cu vitamine liposolubile (A, D, E, K) și alte suplimente nutritive, deoarece absorbția acestora este deficitară. Un dietetician va ghida regimul alimentar, asigurând un aport caloric suficient pentru creștere și menținerea greutății. Dacă, în ciuda enzimelor și dietei, pacientul continuă să aibă dificultăți de creștere, se pot recomanda suplimente speciale sau alimentație enterală (ex: gastrostomă pentru administrarea de suplimente peste noapte).
Alte tratamente de susținere
Dacă apar complicații, se tratează specific – de exemplu, dezvoltarea diabetului zaharat (o complicație frecventă la adulții cu fibroză chistică, din cauza afectării pancreasului endocrin) necesită insulinoterapie; afectarea hepatică poate necesita medicamente de protecție a ficatului; polipii nazali pot necesita intervenții ORL etc.. Se administrează laxative sau agenți pentru scaun moale dacă există tendință la constipație sau ocluzii intestinale.
Sprijin respirator și transplant pulmonar
În fazele avansate ale bolii, când funcția pulmonară scade sever, pacienții pot necesita suport ventilator non-invaziv (mască de oxigen cu presiune pozitivă, mai ales pe timpul nopții) pentru a ajuta la respirație și oxigenare. Ca ultimă opțiune, la anumiți pacienți selecționați, se poate realiza transplantul pulmonar. Transplantul de plămâni poate prelungi viața în cazurile în care plămânii originali sunt foarte deteriorați, deși nu este un tratament lipsit de riscuri și nu este potrivit pentru toți (criteriile de eligibilitate sunt stricte). Interesant, dacă se recurge la transplant, ambii plămâni trebuie înlocuiți (nu doar unul), deoarece bacteriile din căile respiratorii la fibroza chistică pot coloniza noul plămân dacă un plămân bolnav rămâne prezent. Transplantul nu vindecă boala genetică de bază (defectul rămâne în celelalte celule ale corpului), dar poate oferi pacientului plămâni sănătoși cu ajutorul cărora să trăiască mai mult și mai bine, în combinație cu terapia imunossupresoare post-transplant.
Măsuri de prevenire a infecțiilor și stil de viață
Pe lângă terapiile medicale, pacienții cu fibroză chistică și familiile lor trebuie să acorde o atenție deosebită igienei și mediului. Este recomandat să evite contactul apropiat cu persoane bolnave de viroze sau alte infecții, să practice o igienă riguroasă a mâinilor și să se vaccineze conform indicațiilor (inclusiv vaccinuri antigripale și antipneumococice) pentru a reduce riscul infecțiilor respiratorii. Un aspect particular în fibroza chistică este că pacienții între ei trebuie să mențină distanța – două persoane cu fibroză chistică nu ar trebui să stea în aceeași cameră sau în contact direct, deoarece pot face schimb de bacterii rezistente periculoase (germenii care pentru un om sănătos sunt inofensivi pot provoca infecții severe la alt pacient cu fibroză chistică). De asemenea, exercițiul fizic regulat este încurajat – activitatea fizică (adaptată toleranței individului) ajută la mobilizarea mucusului din plămâni și îmbunătățește capacitatea cardiovasculară. A face sport sau mișcare, chiar și simplul mers pe jos sau ciclismul, poate avea beneficii asupra funcției respiratorii și asupra stării de spirit a pacientului.
Concluzie: Fibroza chistică necesită un efort terapeutic continuu și multidisciplinar. Colaborarea strânsă cu echipa medicală, aderența la tratament și suportul familiei sunt vitale. Deși este o boală complexă și solicitantă, perspectivele pentru pacienții cu fibroză chistică sunt din ce în ce mai bune datorită inovațiilor terapeutice și a îngrijirii specializate – mulți duc vieți active și ating vârste adulte care în trecut nu erau posibile.
Diferențe esențiale între boala fibrochistică a sânilor și fibroza chistică
Pentru a recapitula și sublinia contrastul dintre aceste două afecțiuni, iată un rezumat al principalelor diferențe:
-
Localizare și organe afectate: Boala fibrochistică implică doar sânii (țesutul mamar), în timp ce fibroza chistică afectează plămânii, pancreasul și alte organe interne (boală multi-organ).
-
Natura afecțiunii: Modificările fibrochistice sunt benigne și non-canceroase, reprezentând o variație anatomică frecventă fără potențial letal. Fibroza chistică este o boală cronică gravă, care pune în pericol viața dacă nu este gestionată adecvat, și scurtează speranța de viață (deși tratamentele recente au îmbunătățit prognosticul).
-
Cauza de bază: Fibrochistia mamară este legată de fluctuații hormonale și posibili factori predispozanți de mediu sau stil de viață, fără un pattern genetic simplu. Fibroza chistică este cauzată clar de o mutație genetică moștenită (în gena CFTR), fiind o boală ereditară autosomal recesivă.
-
Transmitere familială: Boala fibrochistică nu se transmite ereditar în mod previzibil – nu există un risc concret de “a moșteni” sâni fibrochistici, deși poate exista o predispoziție familială vagă. În schimb, fibroza chistică se transmite genetic; copiii pot avea boala doar dacă ambii părinți poartă gena mutantă și o transmit mai departe.
-
Vârsta de apariție: Fibrochistia sânilor apare la femeile adulte (cel mai adesea 20-50 de ani) și rareori după menopauză. Fibroza chistică debutează la naștere sau în copilăria timpurie, fiind diagnosticată de obicei la sugari (prin screening neonatal) sau în primii ani de viață din cauza simptomelor evidente. Cazurile ușoare pot fi descoperite la adolescență sau rar la vârsta adultă, dar persoana s-a născut cu mutația respectivă.
-
Simptome principale: Boala fibrochistică se manifestă prin noduli mamari, sensibilitate și durere la nivelul sânilor, fluctuând cu ciclul menstrual, fără afectare generală a stării de sănătate. Fibroza chistică provoacă tuse cronică cu mucus, infecții respiratorii repetate, dificultăți de respirație, probleme de digestie (scaune grase, malnutriție) și afectează starea generală a organismului, necesitând îngrijiri complexe.
-
Necesitatea testării genetice: În fibrochistia sânilor, testele genetice nu sunt indicate, diagnosticul fiind clinic/imaginistic. În fibroza chistică, testarea genetică este esentială pentru confirmarea diagnosticului și depistarea purtătorilor, făcând parte din evaluarea standard.
-
Monitorizare medicală: Fibrochistia mamară necesită controale periodice la medicul ginecolog sau senolog, cu mamografii/ecografii conform screening-ului obișnuit pentru vârsta respectivei femei, și evaluarea oricăror noduli nou-apăruți. În rest, pacienta se auto-monitorizează și intervine doar la nevoie. Fibroza chistică implică monitorizare frecventă într-un cadru specializat, cu multiple teste (pulmonare, digestive, etc.) la intervale regulate, practic o supraveghere medicală continuă pe viață.
-
Tratament: Fibrochistia sânilor de obicei nu necesită tratament medicamentos specific; se gestionează prin măsuri de confort (sutien potrivit, analgezice, dietă) și rareori intervenții (drenajul unui chist, terapie hormonală dacă e cazul). În schimb, fibroza chistică necesită tratament zilnic multiplu: kinetoterapie respiratorie, medicamente inhalatorii, enzime digestive la fiecare masă, antibiotice frecvente, antiinflamatoare, eventual noile modulatoare genetice, și în unele cazuri transplant de plămâni. Practic, managementul fibrozei chistice este complex și permanent, pe când fibrochistia mamară are un management simplu și doar simptomatic, la nevoie.
-
Prognostic: Boala fibrochistică a sânilor are un prognostic excelent – este o condiție benignă ce nu amenință viața și adesea simptomele se pot atenua după menopauză. Fibroza chistică este o boală cronică ce poate reduce speranța de viață, deși prognoza s-a îmbunătățit considerabil cu tratamentele moderne. Chiar și așa, fibroza chistică rămâne o boală serioasă, ce necesită efort susținut din partea pacientului și a echipei medicale pentru a menține o calitate cât mai bună a vieții și pentru a gestiona complicațiile.
Concluzii
Boala fibrochistică a sânilor și fibroza chistică sunt două afecțiuni complet distincte, asemănătoare doar prin terminologie. Prima afectează sânii și este o variație benignă foarte comună în rândul femeilor, modulată de hormoni și relativ inofensivă. A doua este o boală genetică rară, care afectează funcțiile esențiale ale plămânilor și digestiei, necesitând tratament complex toată viața.
Pentru publicul general, este important să nu le confunde: a avea „sâni fibrochistici” nu are nicio legătură cu fibroza chistică a plămânilor. Testele genetice sunt utile în fibroza chistică (pentru depistarea mutației CFTR la pacient sau în familie), dar nu au rol în fibrochistia sânilor. Monitorizarea și tratamentul sunt minimale și orientate pe confort în cazul sânilor fibrochistici, pe când în fibroza chistică ele sunt intense și indispensabile pentru supraviețuire.
Dacă dumneavoastră sau cineva apropiat vă confruntați cu oricare dintre aceste diagnostice, cunoașterea acestor diferențe vă poate ajuta să înțelegeți mai bine afecțiunea și să urmați planul optim de îngrijire. În orice caz, colaborarea cu profesioniștii din domeniul medical și informarea din surse sigure sunt pași esențiali pentru gestionarea sănătății.
Referințe
-
Mayo Clinic – Fibrocystic breasts: Symptoms & causes
-
Cleveland Clinic – Fibrocystic Breasts (Fibrocystic Breast Changes)
-
Baylor Scott & White Health – Lumpy breasts (Fibrocystic breast disease)
-
Mayo Clinic – Cystic fibrosis: Diagnosis & treatment
-
Cleveland Clinic – Cystic Fibrosis: Causes, Symptoms & Treatment
-
NHS (UK) – Cystic fibrosis overview